緩和ケア看護師になるには!役割や向いている人・つらさを紹介

緩和ケア看護師とは、病気による痛みや不安をやわらげ、患者と家族がその人らしい時間を過ごせるよう支える看護職です。
がんや難病などの進行期にある患者さんに対し、身体的・精神的な苦痛を和らげるケアを中心に行います。
この仕事を目指すには、まず一般病棟や在宅医療などで経験を積み、認定看護師資格や特定行為研修について理解したうえで、計画的にキャリアを積み上げていく必要があります。
緩和ケア看護師を目指す方は、次のような疑問を抱いているのではないでしょうか。
- 緩和ケア看護師はどんな役割を担っているの?
- どんな資格や実務経験が必要なの?
- 向いている人の特徴や性格はある?
- ホスピスや緩和ケア病棟の違いは?
- 精神的・身体的にきついって本当?
本記事では、緩和ケア看護師の役割や仕事内容、必要な資格、働くうえでのつらさや適性を丁寧に解説します。
 レバウェル看護 |
 ナース専科 |
 ナースではたらこ |
|
|---|---|---|---|
| 求人数 | 約13万件 | 約20万件 | 約9万件 |
| サポート体制 | 書類添削・面接対策 年収・有給など条件交渉も◎ |
書類添削・面接対策 入職前の交渉も可能 |
書類添削・面接対策 |
| LINE相談 | 〇 | 〇 | 〇 |
| ポイント | 初めて転職する 看護師におすすめ! 年4,000回以上の職場訪問で内部事情熟知 |
求人件数業界最多! 看護業務を熟知したアドバイザーが在籍 |
逆指名制度で 直接交渉可能! 24時間連絡できる |
公式サイト |
緩和ケア看護師の役割と仕事内容とは
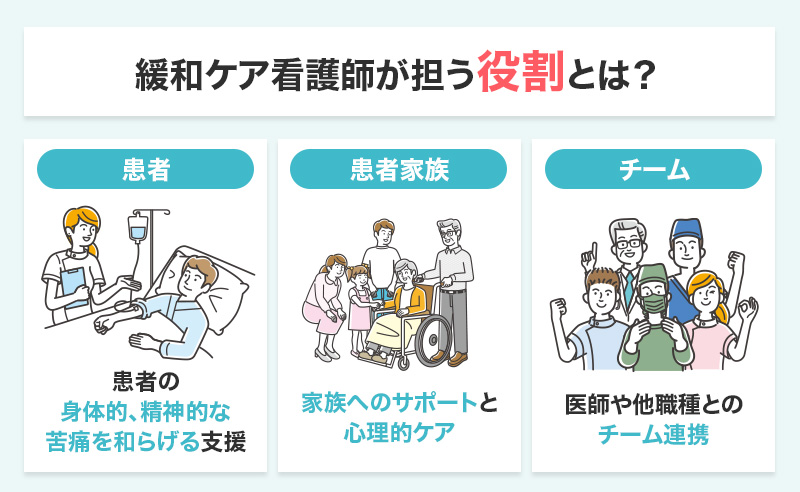
緩和ケア看護師は、患者の体や心のつらさをやわらげるだけでなく、家族への支援や医療チームとの調整など、幅広い役割を担います。 ここでは、現場でどのような業務を行い、どのような立場で患者や家族と関わるのかを具体的に解説します。
- 患者の身体的・精神的な苦痛を和らげる支援
- 家族へのサポートと心理的ケア
- 医師や他職種とのチーム連携
- ホスピスと緩和ケア病棟の違い
患者の身体的・精神的な苦痛を和らげる支援
緩和ケア看護師は、患者の身体や心の苦痛を軽くすることを中心的な役割としています。
がんなどの進行性疾患による強い痛み、呼吸困難、吐き気、倦怠感、不眠など、生活に影響する症状に対して、医師と連携して薬剤管理や体位調整、呼吸補助、スキンケアなどを行います。
さらに、病気や死に対する不安、孤独感、喪失感など心理的なつらさに寄り添い、心理士やスピリチュアルケア担当者につなぐ役割も果たします。
身体と心の両面にアプローチすることで患者が少しでも楽に過ごせる時間を増やすことが、緩和ケア看護師の基本姿勢です。
家族へのサポートと心理的ケア
緩和ケア看護師は、患者だけでなく家族への支援にも大きな役割を持っています。
終末期のケアでは、家族が精神的に疲弊しやすく、適切な情報提供や相談対応が求められます。
看取りの場面では、家族に対して症状やケア内容をわかりやすく説明し、気持ちに寄り添うことで安心感を与えます。
家族自身が介護負担や悲嘆を抱えることも多いため、心理的支援や地域のサポート機関への紹介なども行われます。
家族を含めたケアを重視することが、患者の生活の質を高める大切な基盤になります。
医師や他職種とのチーム連携
緩和ケア看護師は、医師、薬剤師、管理栄養士、ソーシャルワーカー、理学療法士、臨床心理士など多くの専門職と協力してチーム医療を推進します。
症状緩和のための薬剤調整やケア方法の検討には、各職種の専門知識が必要となるため、看護師が情報を整理して伝える役割が重要です。
患者や家族の希望をチームに共有し、治療方針やケア計画に反映させる調整役としても機能します。
この連携により、患者が望む生活に近づけるサポートが実現できるのです。
| 職種 | 主な役割 |
|---|---|
| 医師 | 診断・治療方針の決定、薬剤の指示 |
| 薬剤師 | 疼痛コントロール薬や副作用対策薬の調整 |
| 管理栄養士 | 患者の状態に応じた栄養管理と食事指導 |
| ソーシャルワーカー | 福祉サービスや経済的支援の案内 |
| 理学療法士 | リハビリを通じた身体機能の維持・改善 |
| 臨床心理士 | 患者や家族への心理的サポート |
ホスピスと緩和ケア病棟の違い
緩和ケアに携わる看護師が働く場には、ホスピスと緩和ケア病棟があります。
ホスピスは主にがんの終末期患者を対象とし、生活の質を重視した全人的ケアを提供する施設です。
一方、緩和ケア病棟は病院内に設置され、がんだけでなく心不全や神経難病など幅広い疾患を対象にしています。
勤務体制やチーム構成、求められるスキルも異なり、ホスピスでは在宅医療やボランティアとの連携が強く、緩和ケア病棟では急性期医療との橋渡し役が求められます。
| 施設 | 特徴 |
|---|---|
| ホスピス | がん終末期が中心/在宅やボランティアとの連携が強い/生活の質を重視 |
| 緩和ケア病棟 | がん以外の疾患も対象/病院内に設置され急性期との橋渡し役/幅広いチーム体制 |
自分がどの環境で働きたいかを考える際に、この違いを理解することはキャリア選択の大きなポイントになります。
緩和ケア看護師に向いている人の特徴と適性
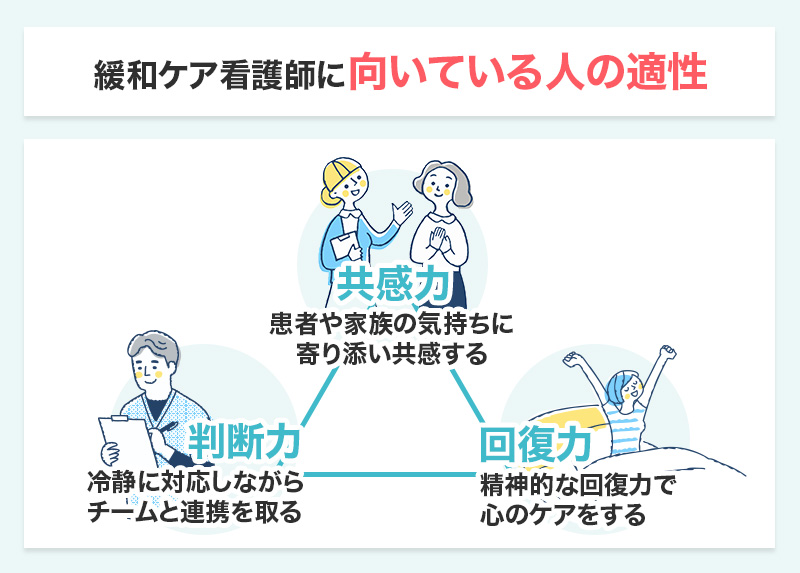
緩和ケア看護師には、専門的な知識や技術だけでなく、人としてのあり方や価値観が問われます。
どのような人が緩和ケアの現場で力を発揮できるのかを3つの視点から解説します。
- 患者や家族に寄り添える共感力
- 冷静な判断力とチーム内調整力
- 精神的なストレスに耐えられる回復力
患者や家族に寄り添える共感力
緩和ケア看護師にもっとも求められるのは、患者や家族の気持ちに寄り添い、共感する力です。
緩和ケアの現場では、治療による回復を目指すのではなく、限られた時間の中で苦痛をやわらげ、穏やかな生活を支えることが目的となります。
そのため、患者本人だけでなく、家族の葛藤や不安にも深く関わることが多く、一人ひとりの感情に丁寧に向き合う姿勢が欠かせません。
感情的にならずに話を聞き、相手の立場に立って考えられることは、医療的なスキル以上に重要な素養です。
このように、相手のつらさを理解しながらも、安定した関わり方ができる人は、緩和ケアの現場にとても向いています。
冷静な判断力とチーム内調整力
緩和ケアでは、患者の状態が急変する場面や、家族の希望と医療方針が一致しないケースなど、難しい判断を迫られることもあります。
こうした状況に冷静に対応し、必要な情報を整理しながら、医師や他職種と連携して最善の対応を考える力が求められます。
看護師がチーム内の橋渡し役となって、患者や家族の意向を医療側に伝える調整力も重要です。
自分の意見だけでなく、周囲の考えを尊重しながらチームをまとめていく姿勢があれば、信頼される存在として活躍できる場面が増えます。
落ち着いて状況を把握し、感情に左右されずに判断できる人は、緩和ケアの現場で長く力を発揮できます。
精神的なストレスに耐えられる回復力
緩和ケアの現場では、死に直面することが日常であり、感情的な負担は避けられません。
患者との別れや家族の悲しみに触れる中で、心が疲れてしまうこともあります。
自分なりの方法で気持ちを切り替え、気分をリセットする精神的な回復力が大きな支えになります。
定期的に話せる仲間を持つことや、趣味でリフレッシュすることなど、心のケアを自分でできる人は、長く安定して働きやすくなります。
また、職場としてもチームでのフォロー体制があるかどうかを意識することも大切です。
ストレスをため込みすぎず、自分を守る意識を持てる人は、緩和ケア看護師として無理なく続けやすいタイプといえます。
緩和ケア看護師になるには必要な資格とキャリアパス
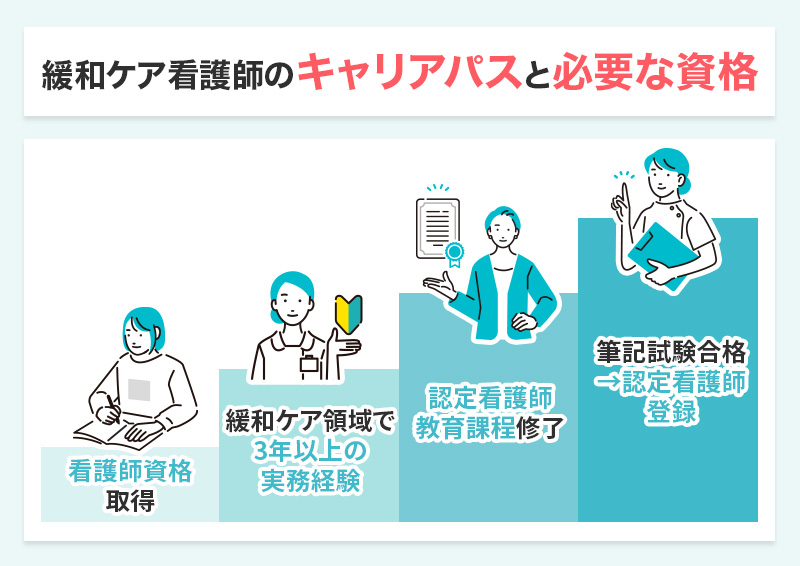
緩和ケア看護師を目指すには、一定の看護経験に加え、認定看護師資格の取得や教育機関での専門的な学びが必要です。
キャリアの出発点から資格取得後の働き方まで、ステップごとに解説します。
緩和ケア看護師に求められる臨床経験

緩和ケア看護師を目指すには、まず実務経験を積むことが前提となります。
日本看護協会の認定看護師制度では、通算5年以上の実務経験と3年以上の専門領域(緩和ケア領域)での実践経験が必要です。
多くの看護師は、がん病棟や在宅医療、緩和ケア病棟などでの勤務を経て、患者との関わり方や症状マネジメントのスキルを深めています。
- 通算5年以上の実務経験
- 3年以上の緩和ケア領域での実践経験
- がん病棟・在宅医療・緩和ケア病棟などでの勤務
- 患者・家族対応力や倫理的判断力の習得
現場経験を通じて、患者や家族の反応に応じた対応力や倫理的判断力が磨かれることも重要です。
資格取得の前段階で「どのような現場で何を学ぶか」が、将来の緩和ケア実践の質を左右する大きな要素となります。
緩和ケア認定看護師の資格要件と試験内容
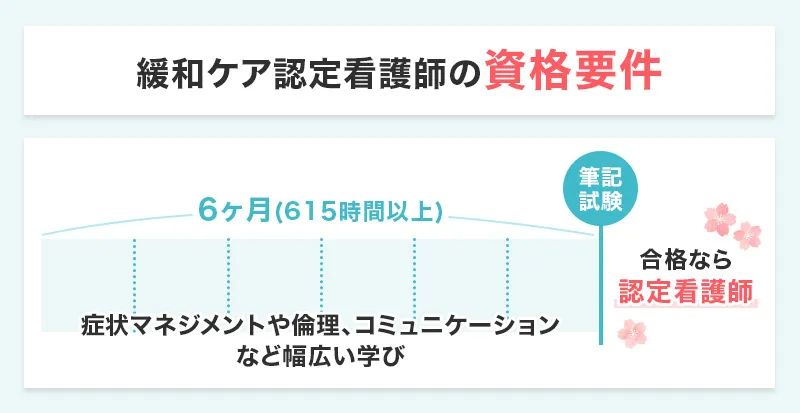
緩和ケア認定看護師の資格を取得するには、日本看護協会が定める「認定看護師教育課程」の修了と筆記試験の合格が必要です。
教育課程の入学要件には、通算5年の看護師経験と3年以上の緩和ケア実務が含まれ、推薦書の提出も求められます。
教育機関では6か月(615時間以上)のカリキュラムが組まれ、症状マネジメントや倫理・コミュニケーションなど幅広い学びが行われます。
修了後の認定審査では全国統一の筆記試験を受験し、合格すると認定看護師として登録されます。
制度設計により、緩和ケア領域で専門性と実践力を兼ね備えた人材が育成されています。
教育機関と特定行為研修の流れ
緩和ケア看護師としての実践力を高めるには、認定教育機関での学びが欠かせません。
臨床推論・症状マネジメント・緩和医療の薬理学などに加え、患者・家族への心理支援や他職種との連携といった幅広いスキルを習得します。
- 臨床推論・症状マネジメント・薬理学の学習
- 心理支援やチーム医療スキルの習得
- 特定行為研修で鎮痛薬の調整や呼吸ケアの判断が可能に
- 医師の指示を待たずに動ける力を身につける
さらに近年では「特定行為研修」を修了することで、一定の診療補助行為を行えるようになる看護師も増えています。
緩和ケアにおける鎮痛薬の調整や呼吸ケアの判断などは、医師の指示を待たずに対応でき、現場の迅速なケアに直結します。
研修を経ることで、より高度な看護実践が可能になります。
緩和ケア看護師特有のストレスとつらさへの向き合い方

緩和ケアの現場は、やりがいがある一方で、精神的にも身体的にも負担が大きくなりやすい分野です。
この章では、看護師がどのような「つらさ」を感じやすく、どう乗り越えているのかを多角的に解説します。
- 死と日常的に向き合う心理的負担
- 燃え尽き症候群やストレスのリスク
- 身体的負担や勤務環境の厳しさ
- 辞めたいと感じる理由とその対策
- セルフケアと職場でのサポート体制
死と日常的に向き合う心理的負担
緩和ケア看護師は、患者の死を日常的に経験するため、大きな心理的負担を抱える場面があります。
治癒を目的としないケアでは、「命を救う」ことができない自責の念や無力感を覚えることもあり、特に新人看護師ほどその衝撃は大きくなりがちです。
長期にわたって関わってきた患者や家族との別れは、個人的な感情として強く残ることもあります。
このような環境で働き続けるには、死を自然なプロセスとして受け入れる価値観を持ち、感情を整理する力が欠かせません。
死別のたびに心がすり減るのではなく、患者との関わりから「人の最期を支える意義」を見いだせる人ほど、緩和ケアの現場に適応しやすくなります。
燃え尽き症候群やストレスのリスク
緩和ケア看護師は、常に高い集中力と感情労働を求められるため、慢性的なストレスにさらされやすく、バーンアウト(燃え尽き症候群)に陥るリスクがあります。
患者や家族への深い関わりが求められる一方で、結果が目に見えにくい仕事であることも心理的な疲弊につながります。
さらに、感情を抑えながら接することが続くと、自分自身の感情処理がうまくできなくなり、心身の不調に発展することもあります。
職場内での相談体制やメンタルヘルス支援が整っているかを確認することが重要です。
自分の限界を知り、早めにヘルプを求められる力も、長く働き続ける上で必要不可欠です。
身体的負担や勤務環境の厳しさ
緩和ケアの現場では、身体的な負担も見過ごせません。
患者の移乗や体位変換、入浴介助などの身体介助が多く、体力を必要とする業務が日常的にあります。
さらに、夜勤やオンコール体制のある施設も多く、生活リズムが乱れやすい点も疲労を蓄積させる原因です。
加えて、重症度の高い患者が多いため、緊急対応や症状悪化への備えが常に求められ、精神的にも緊張が続く傾向があります。
こうした厳しさに耐えるには、無理をせずペース配分を意識し、職場選びの段階で業務負荷や人員体制を見極める視点が必要です。
辞めたいと感じる看護師が多い理由とその対策
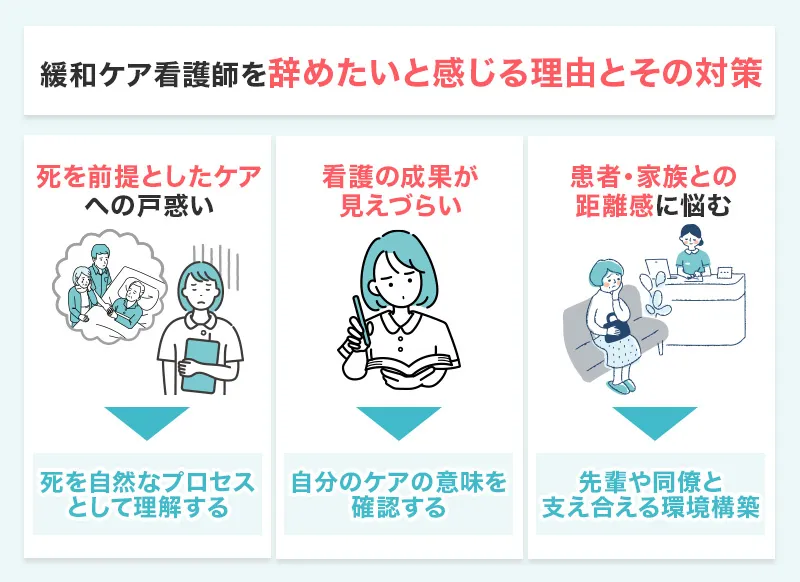
緩和ケア看護師が「辞めたい」と感じる理由は、主に精神的な負担の積み重ねと、ケアの成果が見えづらいことへのもどかしさです。
特に新人や若手のうちは、死を前提としたケアに慣れず、自分の看護が役に立っているか疑問を感じやすい傾向があります。
| 辞めたい理由 | 対策 |
|---|---|
| 死を前提としたケアへの戸惑い | 緩和ケア教育を継続し、死を自然なプロセスとして理解する |
| 看護の成果が見えづらい | 振り返りやケースレビューで自分のケアの意味を確認する |
| 患者・家族との距離感に悩む | 先輩や同僚と定期的に意見交換し、支え合える環境を持つ |
こうした離職リスクを減らすには、現場の先輩との定期的な振り返りや、緩和ケアに特化した教育の継続が効果的です。
自分の看護の意義や強みを言語化し、支え合える人間関係を持つことで、「辞めたい」という気持ちを乗り越えられる場面が増えていきます。
あわせて読みたい
看護師を辞めて違う仕事へ!一般企業や他業種への転職の方法と注意点
セルフケアと職場でのサポート体制
緩和ケア看護師が長く働き続けるには、セルフケアと職場内のサポート体制が不可欠です。
セルフケアとは、自分自身の疲労やストレスに気づき、意識的にリフレッシュする習慣のことです。
- 趣味や運動で気分をリフレッシュする
- 信頼できる人に悩みを話す
- 定期的に休暇をとり休養する
- 相談窓口やケースレビューを活用する
こうした小さな行動が、メンタルの安定に直結します。
職場にメンタルヘルスに関する相談窓口があるか、定期的な面談やケースレビューの機会があるかも重要な要素です。
看護師一人でストレスを抱え込まず、助け合える文化がある環境を選ぶことが、キャリアの継続と心身の健康を両立させる鍵になります。
緩和ケア看護師を目指す前に考えておくこと

緩和ケア看護師は、患者や家族の人生に深く関わる尊い仕事であり、高い専門性と強い精神力が求められます。
やりがいと同時に、心身の負担や迷いも伴う分野だからこそ、無理のない働き方や支え合える環境を選ぶことが大切です。
この記事を通じて、自身の適性やキャリアパス、そして緩和ケアに必要な姿勢を具体的に思い描けるようになった方も多いはずです。
緩和ケアの現場に一歩踏み出す前に、もう一度「自分はなぜこの道を選びたいのか」を見つめ直し、納得のいく選択をしていきましょう。
あわせて読みたい
看護師におすすめの転職サイトの比較ランキングはこちら









